马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?立即注册

x
作者:月凡
( s4 h: _+ }2 p5 _, ]1 t8 W' ?6 U" a; c% V
最近这段时间,论坛鹰版和Vv两位版主分享的真实案例,让不少存在EGFR突变,而且已经出现靶向药耐药的患友,看到了一条全新的生路——以PD-1/L1抑制剂为核心,配合化疗、抗血管生成药物或者是奥希替尼等EGFR靶向药,进行免疫联合治疗。$ P o8 Y3 }1 z. N
6 l) c- J/ Z: y/ k$ g真实案例里良好的疗效,让笔者特别能够理解患友们的心境,而且随着EGFR突变靶向治疗在中国迈过第十五个年头,肯定还有很多坚持长期抗战的患友,面临或即将面临TKI类靶向药耐药,甚至可能是奥希替尼都耐药的“无药可用”困境。
1 r5 G: d) e$ \: o! ]! P5 }+ w* n) q V5 @1 Z, Q6 ~$ D1 w. c
其实把免疫联合治疗,用在EGFR突变患者的身上,也是最近几年医学界尝试克服靶向药耐药,“突破免疫治疗禁区”的重要思路,这一次笔者想借着两项个人比较欣赏的研究,再对这个问题做一些剖析,为患友们提供可能的治疗思路。3 @5 e9 E" W. s
3 l* Q% K! R: j* }( S/ n/ {. c01 奥希替尼的耐药,怎一个乱字了得5 s% ]* k; H N; ^0 z: y2 p0 j
8 c- {' X) K& ~7 g: J- z
用学术一点的说法,奥希替尼等第三代EGFR-TKI靶向药的耐药,可以被称为“碎片化”;用通俗一点的说法,这些三代药的耐药,机制上是非常混乱和零散的,不像第一代、第二代EGFR-TKI们那样,50-60%的耐药是因为继发T790M突变。; r/ f# k" g6 F f0 U2 t- H
k1 l9 ^& E0 f9 H1 v
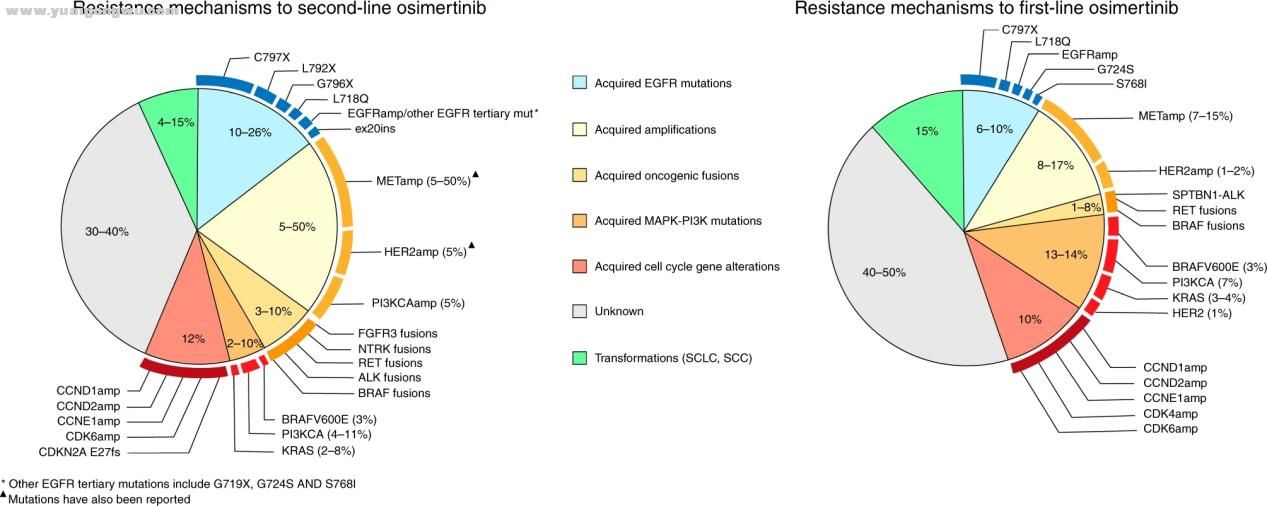
下面这张图就很直观地体现了这种混乱,几乎没有哪一种耐药机制,能单独在奥希替尼一线或二线治疗后的耐药中占据主导地位,更别说还有30-50%的耐药,是处于灰色地带的“目前耐药机制未知”的情况了[1],这就让后线治疗的方案选择成了棘手的难题。
1 A, ~) l0 R& o' X) y# |+ F9 m1 T; ]+ U2 q- X
 0 Q, g4 {# m4 Z$ |# K
0 Q, g4 {# m4 Z$ |# K
图1 目前已知的奥希替尼一线治疗/二线治疗耐药机制
: ]% a8 V6 ]8 d8 Q! l% U
' F! k' j8 Q/ P5 t. d1 L6 C( _国外的权威指南会建议患者“根据二代测序(NGS)的结果,个体化选择治疗方案”,但这一条放到国内的肺癌诊疗环境就很难实现了,先不说NGS目前价格还比较高,不少患友们不见得能承受,就算是真能找到明确的耐药原因,也不一定就有现成的方案可用。
! Z0 w; y2 u3 T x8 i
+ g5 h5 V2 v( O! m* m像EGFR突变依赖性的20号外显子插入突变耐药(exon20ins),非EGFR依赖性的MET扩增这两种耐药机制,都是国外已经有药物获批适应证,但国内药物还没上市的,更多的耐药位点则是国内外都还没有药。做了NGS也没用,肯定会很难受。
% p) ?' z* q4 {9 L; G! {: I
/ u9 Z; t9 G8 T跟这些“远在天边”的潜在疗法比起来,免疫联合治疗就近在眼前了,不过它们到底有多大用处呢?那就得说说EGFR突变肺癌里,免疫治疗的起起伏伏,以及潜在的作用机制了。/ `3 u, m4 n; C+ k; e1 _
( G8 Z5 R) V; E# O3 p/ f* Z02 免疫治疗仍然可用,但入局不能太早, \9 p; _4 ?" i# I- @
, ^/ p. r( y2 V+ c( J- t
其实在PD-1/L1抑制剂出山后不久,医生们就在琢磨它们对EGFR突变患者的价值了,但对患者肿瘤样本进行的一些分析显示,EGFR突变患者的PD-L1表达水平整体不高,用上PD-1/L1抑制剂可能也是费力不讨好。帕博利珠单抗(K药)、纳武利尤单抗(O药)单药或者联合EGFR-TKI一线治疗,都有不少没能成功的临床早期研究,这里就不一一罗列了。* `( L( k' C! P H1 d
9 j6 ]- H* x9 |# t/ p% O
真正让大家对免疫联合治疗重拾一些信心的,是阿替利珠单抗(T药)一线治疗的IMpower150研究,这项研究的主方案是ABCP“四药联合”,也就是阿替利珠单抗+贝伐珠单抗+含铂双药化疗一起用,虽然看起来有些兴师动众,但也是取得成功的一种一线方案。/ C5 ?. n+ C* n5 V6 G1 k4 o
- V# j4 O$ d4 U5 ?1 v( b
而与其它PD-1/L1抑制剂的临床研究不一样,IMpower150研究的入组标准里,特别写明可以纳入接受过至少一种TKI类靶向药治疗,但出现病情进展,而且没有接受过化疗的EGFR突变患者(也可以是不耐受TKI治疗),这样的患者总共有124例(13例没有接受过TKI治疗),占到研究总人数的11%,所以就被单独拿出来分析了。
7 ]$ v3 t$ `! b2 P; E% x
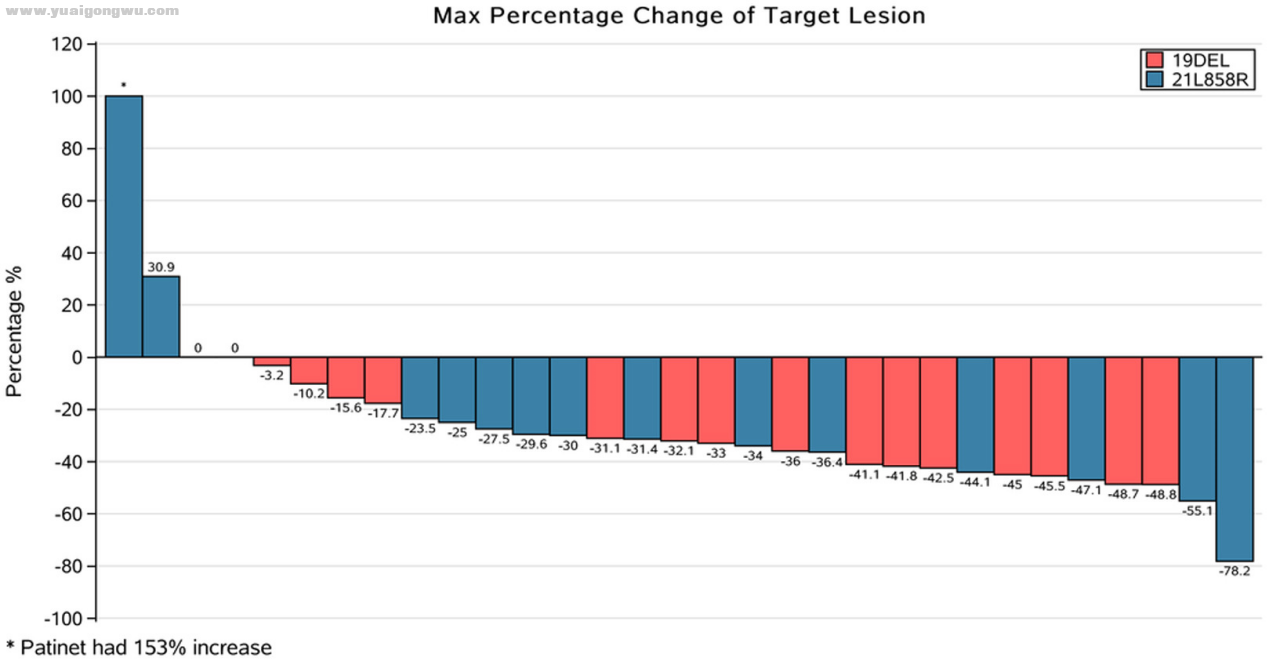
1 r7 n6 L) A5 v( P$ a5 [ABCP方案对这一部分EGFR突变患者,确实起到了非常好的效果:与使用T药+双药化疗(ACP),或者是贝伐珠单抗+双药化疗(BCP)方案的患者相比,ABCP方案能够同时延长患者的中位无进展生存期(PFS)和总生存期(OS),两项指标分别是10.2个月和26.1个月,而ACP/BCP组两项指标分别是7个月和20-21个月[2-3]。而且已经对TKI类靶向药耐药,或是有Del19/L858R敏感突变的患者,治疗效果还相对更好一些。
+ p# G5 v+ ^7 W) `
* I, @ [, i: h8 G: R" E
 3 ^. x3 ~* N k
3 ^. x3 ~* N k
图2 ABCP/ACP/BCP方案用于EGFR突变且耐药患者的生存分析
9 L9 ]. S! U! a
- \ X" z/ V$ j+ B% H; r# w虽然笔者一般不建议横向对比不同临床研究的数据,但是看到这部分患者的PFS和OS,下意识就会想到奥希替尼用于T790M突变耐药患者的AURA 3研究,两项疗效指标几乎是一致的,不过IMpower150研究分析的绝大多数患者,之前没有用过奥希替尼。如果对奥希替尼耐药的患者,免疫联合治疗还能有这么好的效果,那价值就格外重大了。4 ]4 y/ Q: X7 j) Z }7 S2 B8 q9 L
5 k$ Y z- X, f* Q5 [4 y
为什么免疫联合治疗一线用收效不好,放到后面用效果更好呢?鹰版和Vv版主的文章都讨论过这个问题,肿瘤免疫微环境在奥希替尼等靶向药治疗后的变化,很可能促成了免疫治疗的可用。已经有研究证明,EGFR突变的一部分肺癌细胞,就是通过上调PD-L1的表达来实现耐药的,正好就撞到免疫治疗的枪口上了[4],后线使用的化疗、放疗在杀伤癌细胞的同时,也能进一步提高PD-L1的表达水平,而抗血管生成药物也可能是改造微环境的关键[5]。9 ~+ u6 h% o/ P' P
/ z9 c$ J, i0 b p接下来笔者说说两项成果比较不错,而且都是在国内开展的免疫联合治疗临床研究,也为大家提供一些可行的方案选择。
4 c; ~( ?7 Z+ Y6 x0 `. t: r( [2 F& N4 n1 {
03 免疫+化疗±抗血管,方案如何选?
- e7 W" U# h% J! \# }; |' B+ X" y4 o' B e, g
首先是香港大学团队在去年ESMO Asia大会上报告的研究,使用了前面提到的ABCP联合方案,一直治疗到患者出现病情进展为止,而且入组的40例EGFR-TKI类靶向药耐药患者中,22例是奥希替尼治疗后病情进展的,这就相当有参考价值。患者在开始治疗前也没有接受其它检测,研究有点想要靠ABCP方案实现耐药后“通吃”的意思。! v0 _+ \& W* z% s& L* H! B; U
+ x4 ]) s' E% S( f8 X( ?% y2 p
ABCP方案在研究中的客观缓解率(ORR)达到62.5%,中位PFS是9.4个月,相比单纯化疗都要好一些,而且因为免疫治疗有“长拖尾效应”,患者达到的缓解很可能是长期、持久的,这对控制病情、长期生存非常重要。虽然用了四种药物,但联合治疗的副作用也不明显,只有15名患者报告了≥3级的不良事件,其中1名患者因此停药[6]。
- d3 \" ?* [8 ^: ?1 ~/ Z! A+ G# X& E7 h q
第二项研究则来自上海市肺科医院,使用的是国产PD-1抑制剂特瑞普利单抗,再加上卡铂和培美曲塞治疗6个周期,如果患者达到缓解,就继续用特瑞普利单抗+培美曲塞维持,一直到出现进展或不可耐受毒性为止。这项研究里只有1名患者用过奥希替尼,而50%的ORR、7个月的中位PFS也比ABCP方案要稍差一些,但研究还做了标志物方面的分析,提示PD-L1表达阳性(≥1%)或者合并有TP53共突变的患者,治疗效果可能会更好[7]。
) y- L& K. t' M) w, x2 F0 ^' e9 E( g3 W+ f
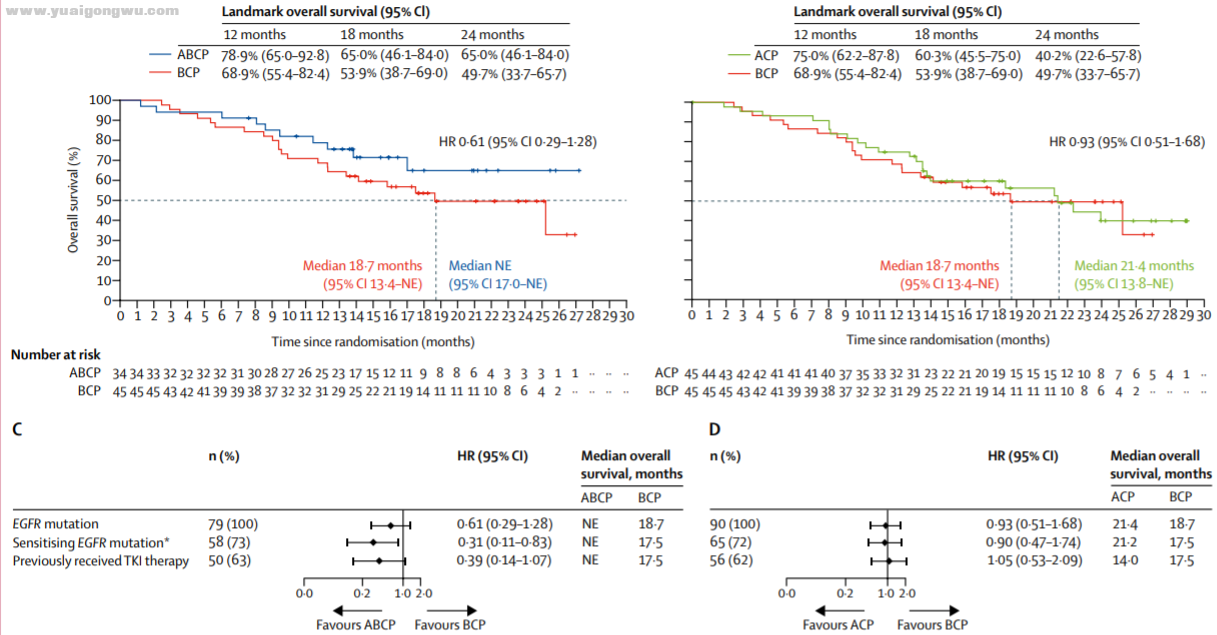
+ s- x& l4 f7 o5 S图3 患者接受联合治疗后肿瘤大小的变化情况
2 q) Y3 {) p! ] \, G& y6 _2 ^% T0 x9 G5 C2 F) E* w, _
当然了,也不是每一种免疫联合治疗都能有这么好的效果,像K药+安罗替尼、O药+伊匹木单抗(Ipilimumab)的方案,效果就明显比不上这两项研究。所以理想的免疫联合治疗,可能就是PD-1/L1抑制剂、靶向VEGF的抗血管生成药物,再加上化疗的三重奏。但要使用这样的方案,也需要患者身体条件比较好,来耐受治疗可能的副作用。
! b0 }8 }7 n& ]( c# ?1 C4 u% r6 g! b, k
至于要不要在开始免疫联合治疗前,检测PD-L1表达、肿瘤突变负荷(TMB)等与免疫治疗疗效有关的标记物,目前的证据还比较矛盾。以笔者个人的观点来看,如果是TKI类靶向药耐药,尤其是奥希替尼耐药,那可能就到了需要放手一搏的阶段,检不检测都无所谓了,将来如果有专门的前瞻性研究提供证据,病友们可以再依据相应的信息去检测。。/ n6 l |0 w9 D
! |) |: w* J2 N0 R
据笔者了解,ABCP方案和特瑞普利单抗+双药化疗的方案,现在分别在韩国和中国进入了专门治疗EGFR突变耐药患者的III期研究(ABCP方案研究还纳入ALK突变耐药患者)阶段,预计到2022年中会有初步疗效结果。如果研究分别取得成功,能够证实前面早期研究的出色疗效,患友们用起来心里就有底啦。
- L; v% ^' Y( R( ]6 ~# F2 f) e! x/ p" @7 I4 C2 f" t% k y4 }9 V d
注:本文仅解读最新临床研究数据,并非对治疗方案进行的权威推荐,请遵医嘱用药!1 r8 Y: r& A. L9 n! J
2 a3 z6 N: u# Q7 F, L8 D
/ c4 d' j! J" A2 r" o/ o) B参考文献:9 @+ r+ w; l2 S) L
1. Leonetti A, Sharma S, Minari R, Perego P, Giovannetti E, Tiseo M. Resistance mechanisms to osimertinib in EGFR-mutated non-small cell lung cancer. Br J Cancer. 2019;121(9):725-737. 2. Reck M, Mok TSK, Nishio M, et al. Atezolizumab plus bevacizumab and chemotherapy in non-small-cell lung cancer (IMpower150): key subgroup analyses of patients with EGFR mutations or baseline liver metastases in a randomised, open-label phase 3 trial. Lancet Respir Med. 2019;7(5):387-401. 3. Reck M, Mok T, Socinski M A, et al. 1293P IMpower150: Updated efficacy analysis in patients with EGFR mutations. Ann Oncol. 2020;31(S4):S837-S838. 4. Peng S, Wang R, Zhang X, et al. EGFR-TKI resistance promotes immune escape in lung cancer via increased PD-L1 expression. Mol Cancer. 2019;18(1):165. 5. Jin R, Zhao J, Xia L, et al. Application of immune checkpoint inhibitors in EGFR-mutant non-small-cell lung cancer: from bed to bench. Ther Adv Med Oncol. 2020;12:1758835920930333. 6. Lam T C, Tsang K, Choi H, et al. 380MO A phase II trial of atezolizumab, bevacizumab, pemetrexed and carboplatin combination for metastatic EGFR-mutated NSCLC after TKI failure. Ann Oncol. 2020;31(S6):S1389. 7. Ren S, Zhang J, Zhao Y, et al. A multi-center phase II study of toripalimab with chemotherapy in patients with EGFR mutant advanced NSCLC patients resistant to EGFR TKIs: Efficacy and biomarker analysis. J Clin Oncol. 2020;38(15_suppl): e21618.
1 C* G2 j( w) s: L# A7 {+ S |